Холера
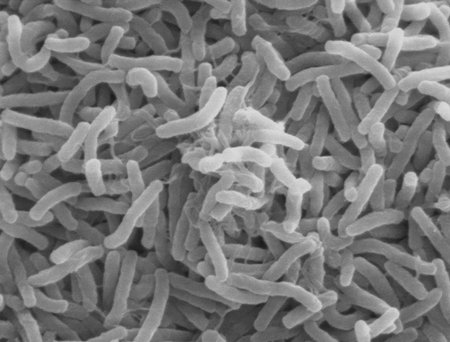
Холера относится к особо-опасным инфекциям, это острое бактериальное заболевание с алиментарным механизмом передачи, которое характеризуется диспепсическим синдромом с выраженным обезвоживанием организма.
Историческая справка
Первые упоминания о холере появились в письменностях античных времен. Симптомы, характерные для холеры, в своих трудах упоминал Гиппократ. Впервые выделил чистую культуру и изучил холерный вибрион немецкий микробиолог Роберт Кох в 1906 году. Холера за всю историю человечества унесла миллионы жизней и сопровождала всевозможные катастрофы и катаклизмы (землетрясения, наводнения, войны). На сегодняшний день единичные случаи холеры регистрируются в неблагополучных районах Индии. Возбудитель холеры был обнаружен в воде Азовского моря.
Этиология
Возбудитель холеры – холерный вибрион (Vibrio cholerae). Это бактерия, относится к роду кишечных бактерий, изогнутой формы (отсюда название - вибрион), подвижная, имеет жгутики, спор и капсул не образует. Существует 2 подвида холерного вибриона:
- классический - Vibrio cholerae classica;
- Ель-Тор - Vibrio cholerae eltor.
Возбудитель холеры выделяет эндотоксин при гибели и разрушении бактериальной клетки и термолабильный экзотоксин – холероген, который вызывает обезвоживание организма.
Холерный вибрион достаточно устойчив во внешней среде при наличии жидкости. В сточных водах, которые имеют щелочную среду, может активно размножаться. Подвид вибриона холеры Ель-Тор обладает большей устойчивостью, чем классический вибрион. Высушивание, действие прямых солнечных лучей, кипячение, дезинфицирующие средства, кислая среда действуют на микроорганизм губительно.
Эпидемиология
Холера – это антропонозная инфекция, то есть ее источником является только больной человек или бактерионоситель. Возбудитель выделяется из организма больного человека с первых дней заболевания с калом и рвотными массами при рвоте. Особую эпидемиологическую опасность представляют бактерионосители и больные со стертой формой заболевания, которые не обращаются за медицинской помощью и продолжают выделять холерный вибрион в окружающую среду.
Механизм передачи инфекции алиментарный с водным путем передачи. Вспышки холеры сопровождают низкую санитарию при катастрофах, войнах, природных катаклизмах. Отмечается летне-осенняя сезонность заболевания, что связано с благоприятными условиями во внешней среде, при которых холерный вибрион может размножаться в сточных водах, канализации и водоемах. Наблюдались вспышки холеры при авариях в трубопроводе, при которых канализационные воды попадали в систему водоснабжения.
Механизм развития заболевания при холере
Входными воротами инфекции является желудочно-кишечный тракт человека. При этом значительная часть бактерий погибает в желудке, благодаря воздействию соляной кислоты. Однако при сниженной кислотности желудка бактерии выживают и попадают в тонкий кишечник, где щелочная среда является благоприятной для их размножения. Здесь холерный вибрион активно выделяет экзотоксин – холероген. Он приводит к обратной секреции жидкости и солей из крови в просвет тонкой кишки, что приводит к таким нарушениям:
- снижение объема циркулирующей крови;
- сгущение крови, из-за чего нарушается работа почек и развивается острая почечная недостаточность;
- снижение содержания солей в организме, особенно калия и натрия, что приводит к нарушениям деятельности нервной системы и сердечного ритма;
- гиповолемический шок – крайне тяжелое состояние, связанное с критическим снижением свободной жидкости и солей в организме, без адекватного лечения может привести к летальному исходу.
После перенесенного заболевания развивается нестойкий и недлительный типоспецифический иммунитет к возбудителю холеры.
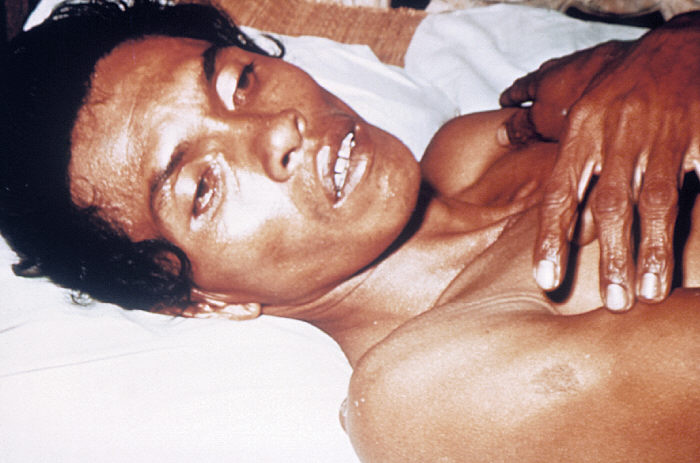
Клиническая картина холеры
Инкубационный период длится от нескольких часов до 5 дней. Зависит от количества, попавших в организм бактериальных клеток холерного вибриона. Самыми характерными симптомами инфекции являются рвота, диарея и обезвоживание.
Особенности рвоты, позволяющие заподозрить холеру:
- возникает внезапно, без предшествующей тошноты;
- не облегчает состояние больного;
- рвота большим количеством жидкости без запаха и пищевых остатков (могут быть в самом начале заболевания) – «рвота фонтаном».
Также диарея при холере имеет отличительные особенности:
- диарея развивается без боли в животе (основное отличие от других кишечных инфекций);
- нет каловых испражнений (могут быть только в начале заболевания), стул представляет собой прозрачную жидкость без запаха;
- на 2-3-й день (иногда и на 1-й) заболевания стул приобретает характерный вид «рисового отвара» - прозрачная жидкость с комочками белой слизи (погибшие клетки эпителия слизистой оболочки тонкой кишки).
Проявления обезвоживания при холере такие:
- снижение тургора и эластичности кожи – при собирании кожи в складку, она расправляется в течение 0,5 – 1 минуты (в норме – сразу);
- «руки прачки» - морщинистость кожи ладоней рук (бывает у прачек при длительном нахождении рук в воде);
- нарушения работы центральной нервной системы (связано с потерей солей) – проявляется нарушением сознания, вплоть до комы;
- резкое снижение диуреза – редкое мочеиспускание со сниженным количеством мочи, моча при этом темная, концентрированная.
Выделяют несколько форм течения холеры:
- типичная форма – присутствуют основные симптомы – рвота и диарея;
- атипичная форма – могут отсутствовать рвота или диарея;
- стертая форма – характеризуется разовой рвотой и диареей, обезвоживание не развивается, инфицированный человек чувствует себя хорошо, за медицинской помощью не обращается (опасная в эпидемиологическом отношении форма);
- холерный алгид – тяжелый вариант течения холеры, уже через несколько часов развивается непрерывная рвота и диарея, обезвоживание, температура тела снижается до 34-35° С, через несколько дней наступает гиповолемическая кома и смерть;
- молниеносная форма – от появления первых симптомов до развития гиповолемического шока проходит несколько часов;
- сухая форма – отмечается быстрое развитие обезвоживания, при этом рвота и диарея не выражены.
Тяжесть течения холеры зависит от степени обезвоживания (дегидратации) организма:
- І степень – обезвоживание не выражено, потеря воды составляет 1-3% от массы тела, нет изменений со стороны нервной системы и сердца;
- ІІ степень – потеря воды составляет 4-6% от массы тела, могут быть небольшие изменения в нервной системе (повышенная возбудимость) и сердце (аритмия);
- ІІІ степень – 7-9% от массы тела потеряно воды, тяжелая степень обезвоживания, со стороны нервной системы появляется спутанность сознания, возможны судороги, выраженная аритмия, начинается развитие почечной недостаточности;
- IV степень – очень тяжелое обезвоживание, потеря воды более 10% от массы тела, сознание отсутствует, развивается гиповолемическая кома, выраженная почечная недостаточность.
У детей и пожилых людей течение холеры проходит более тяжело.
Осложнением холеры может быть холерный тифоид, который развивается вследствие проникновения других микроорганизмов из кишечника в кровь на фоне снижения иммунитета. Проявляется тем, что на фоне симптомов холеры, присоединяется общая интоксикация с повышением температуры тела до 39-40° С, это значительно утяжеляет течение холеры.
Диагностика холеры
Основными являются бактериологический и микроскопический методы. При бактериологическом методе диагностики материал (рвотные массы, испражнения, остатки пищи, вода) собирается в стерильную посуду и засевается на щелочные питательные среды. После роста культур проводят биохимическую и серологическую (с помощью антител) идентификацию бактерий. Результат получают через 24-48 часов. Микроскопия материала является экспресс методом диагностики холеры. Положительным результат считается при выявлении изогнутых палочковидных бактерий, которые располагаются в мазке в виде стайки рыб.

Лечение
Проводится только в условиях инфекционного стационара с соблюдением противоэпидемических правил (тщательное обеззараживание испражнений и рвотных масс, работа медицинского персонала в противочумных костюмах).
В отличие от других инфекций, при холере на первый план выступает патогенетическая терапия, направленная на регидратацию (восстановление потерянной жидкости и солей):
- оральная регидратация – больной выпивает должное количество солевых растворов (регидрон), эффективна оральная регидратация только при отсутствии рвоты;
- внутривенная регидратация – подразумевает внутривенное введение солевых растворов, содержащих соли калия, натрия, кальция и др.
Регидратацию прекращают только при отсутствии рвоты и преобладания мочеиспускания над диареей в течение 12 часов.
Чем раньше начаты мероприятия, направленные на восстановление объема жидкости и солей в организме, тем лучшим будет прогноз заболевания.
Этиотропная терапия проводится для уничтожения вибриона холеры в организме больного. Для этого используются антибиотики – доксициклин, реже ципрофлоксацин или фуразолидон (в случае устойчивости возбудителя к доксициклину).
Выписку из стационара проводят после исчезновения симптомов холеры и 3-х отрицательных бактериологических результатов исследования материала от пациента. Работники пищевой промышленности и системы водоснабжения обследуются 5-кратно с интервалом в 24 часа. После выписки, перенесшие холеру люди, становятся на учет в санитарно-эпидемиологической станции и в кабинете инфекционных заболеваний по месту жительства, где ведется наблюдение 3 месяца. В течение первого месяца проводится бактериологическое исследование кала на наличие холерного вибриона 1 раз в 10 дней.
Профилактика холеры
Включает неспецифическую профилактику и противоэпидемические мероприятия, в случае выявления больного или бактерионосителя.
Неспецифическая профилактика холеры это:
- правила личной гигиены – мытье рук после посещения уборной, перед приемом пищи;
- нельзя пить воду из неизвестных источников, особенно из заброшенных колодцев, водоемов, если же нет возможности, то воду необходимо кипятить и добавлять в нее немного лимонной кислоты (холерный вибрион гибнет в кислой среде).
Противоэпидемические мероприятия направлены на недопущение распространения холеры в случае выявленного больного или бактерионосителя и включают:
- госпитализация больного в холерный госпиталь (развертывается в инфекционном стационаре);
- изоляция и лечение больного в отдельном боксе;
- помещение контактных (родственники, сожители больного) в отдельный изолятор с термином наблюдения 5 суток;
- развертывание провизорного госпиталя, где наблюдаются больные с диспепсическим синдромом до полного установления диагноза;
- контактным людям проводят экстренную профилактику холеры, для чего используются антибиотики (доксициклин);
- проводят вакцинопрофилактику в очаге заболевания – корпускулярной противохолерной вакциной и холероген-анатоксином, иммунитет после вакцинации сохраняется в течение 4-6 месяцев.
Для ограничения и ликвидации очага холеры проводятся такие мероприятия:
- ограничение въезда и выезда на неблагополучную территорию;
- подворовые обходы с целью выявления больных;
- выявление и изоляция людей, контактировавших с больными холерой, а также с зараженными объектами окружающей среды;
- текущая и заключительная дезинфекция.
Так как холера всемирной организацией здравоохранения отнесена к особо-опасным инфекциям соблюдение противоэпидемических правил регулируется в стране на законодательном уровне, поэтому больные при отказе от госпитализации и изоляции несут ответственность.
Важно помнить, что на современном этапе холера успешно лечится, но только при условии раннего обращения за медицинской помощью для адекватного патогенетического и этиотропного лечения.
Другие особо-опасные инфекции: