Геморрагический инсульт
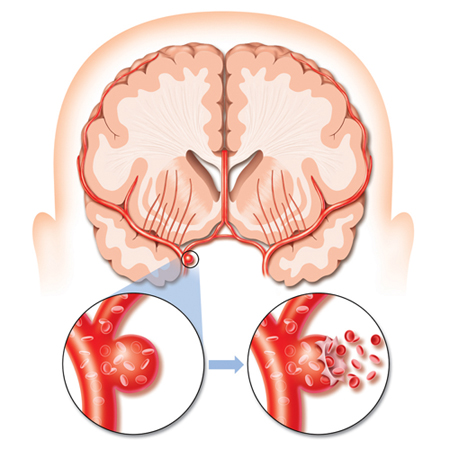
Геморрагический инсульт - разновидность острого нарушения мозгового кровообращения, произошедшая в результате прорыва крови из сосуда в ткань мозга.
Прорыв крови возможен при двух обстоятельства.
- разрыв стенки сосуда.
- увеличение проницаемости сосудистой стенки, что ведет не только к выходу плазмы крови, но и ее форменных элементов - эритроциты, лейкоциты, тромбоциты.
Виды геморрагического инсульта
Все геморрагические инсульты разделяются на три основных вида.
- паренхиматозное кровоизлияние - ситуация, когда кровь проникает в ткань мозга.
- субарахноидальное - кровь проникает в мягкую мозговую оболочку.
- субдуральное и эпидуральное - кровь между сосудистой оболочкой и костями черепа. То есть в полости черепа.
Первые два вида являются так называемыми истинными, потому что два последних происходят при травме. В результате, они относятся к области нейрохирургии.
Причин геморрагического инсульта
На первом месте среди причин геморрагического инсульта стоит гипертоническая болезнь. Это около 80%. Второе место занимает атеросклероз - 10-15%. А к оставшимся причиннам относят болезни крови, васкулиты (воспаления сосудов) головного мозга, воздействия некоторых веществ (например, марганец) и авитаминоз (особенно витамина C).
Патогенез
Пусковым механизмом при паренхиматозном кровоизлиянии является нарушение проницаемости и/или целостности сосудов внутренних структур мозга. В результате чего кровь изливается или проникает через сосудистую стенку. Наступает дезорганизация (нарушение) работы нейронов с их быстрой гибелью. Причем, ткань мозга страдает как от пропитываня кровью так и от ее выхода через "разорвашийся" сосуд значительно больше, чем при геморрагическом инсульте в оболочках мозга. Поэтому, даже незначительное количество крови может принести большие повреждения.
При субарахноидальном кровоизлиянии, с другой стороны, в случае разрыва сосуда, кровь в меньшей степени оказывает давление на клетки мозга. Но она очень быстро распространяется, что увеличивает зону "поражения".
Для всех видов геморрагических инсультов характерно быстрое развитие отека головного мозга.
Клиника
Не смотря на то, что все разновидности геморрагического инсульта протекают с попаданием крови в ткань мозга, клинически они различны. Хотя имеются общие симптомы.
Общими для всех геморрагических инсультов являются:
- быстрое начало.
- частая потеря сознания с развитием глубокой комы.
- в отличии от ишемического инсульта, чаще всего происходят во второй половине дня и на высоте физической нагрузки.
Геморрагический инсульт, чаще всего, возникает внезапно, без предвестников, в дневное время, когда больной активен. Хотя в единичных случаях кровоизлияние развивается в покое или даже во сне. Редко бывают предвестники в виде вегетативных нарушений: покраснения лица, колебаний температуры тела, потливости.
Геморрагический инсульт может быть спровоцирован следующими факторами:
- резкий подъем артериального давления.
- прием алкоголя.
- физическая нагрузка.
- горячая ванна.
Клинические проявления зависит от:
- локализации инсульта.
- объема кровоизлияния.
- степени отека.
- повышения ВЧД и вклинения.
- прорыва в желудочки и субарахноидальное пространство.
- продолжительности кровотечения.
Ведущими во время приступа являются общемозговые расстройства. Возникает резкая головная боль. Больные описывают ее как резкий удар по голове. Тошнота, рвота. У 16% пациентов наблюдаются генерализованные эпилептические приступы. Нарушается дыхание. Оно стает громким, храпящим и частым. Иногда бывает дыхание Чейна-Стокса (постепенный переход редких и поверхностных дыхательных движений в глубокие и частые, и, достигнув максимума, обратно). Возникает брадикардия или тахикардия. При этом, обычно в течение часа, у больного может развиться нарушение сознания, от легкого оглушения - до ступора, сопора и комы.
Явно выражены вегетативные симптомы: кожные покровы холодные, багрово-красного цвета, покрыты потом. Пульс медленный, напряжен, артериальное давление повышено. Быстро развивается гипертермия.
В первые часы заболевания менингеальный синдром проявляется светобоязнью, скуловым сиптомом Бехтерева (головная боль и болевая гримаса при постукивании по скуловой кости).
Позже появляются симптомы Кернига и Брудзинского, ригидность затылочных мышц.
Взор больного часто направлен в сторону патологического очага, иногда на стороне инсульта наблюдается мидриаз - расширение зрачка, возможны расхождение глаз. На противоположной патологическому очагу стороне атония верхнего века, угол рта опущен, щека при дыхании «парусит». Стопа на стороне поражения ротирована кнаружи.
Очаговая симптоматика зависит от локализации и объема поражения.
По локализации кровоизлияния различают оболочечные и паренхиматозные.
Оболочечные делятся на: субдуральные, эпидуральные и субарахноидальные.
Паренхиматозные бывают:
- Лобарные кровоизлияния. Кровь не выходит за пределы коры и белого вещества соответствующей доли.
- Кровоизлияния в подкорковые ядра – латеральный инсульт. Кровоизлияние в таламус – медиальный инсульт.
- Смешанные. Кровоизлияния в пределах нескольких анатомических структур.
При кровоизлиянии в полушария часто развивается вторичный стволовой синдром: усугубляется нарушение сознания, развиваются патологии дыхания и деятельности сердца, появляются глазодвигательные нарушения, повышается тонус в мышцах.
Кровоизлияния в таламус проявляются контралатеральной гемиплегией и гемиатаксией. Возможны амнезия и апатия.
Инсульт в ствол мозга наблюдается чаще всего в мост. Сразу возникают тяжелые нарушения дыхания и сердечной деятельности, тетраплегия, выраженная дееребрационная ригидность, миоз, анизокория, плавающие движения глаз.
Кровоизлияие в мост часто сопровождается развитием глубокой комы в течение нескольких минут.
При малом по объему поражении в покрышке моста, сознание может сохраняться.
Кровоизлияние в мозжечок развивается обычно в течение нескольких часов. Для них характерны: сильное головокружение, нистагм, миоз, многократная рвота, резкая боль в области шеи и затылка, атония или гипотония мышц, атаксия, скандированная речь, быстрое нарастание внутричерепной гипертензии.
Иногда развиваются симптомы глазодвигательных нарушений, симптом Гертвига-Мажанди (расходящееся косоглазие) и синдром Парино (отсутствие зрачковых реакций).
Субарахноидальное кровоизлияние чаще всего встречается у молодых людей и у детей. В большинстве случаев развивается остро. Больные жалуются на резкую сильную головную боль в области затылка, локальное ощущение жара в области лба. Затем появляется тошнота, рвота, расстройство сознания, эпилептические припадки. Стремительно развиваются менингеальные симптомы, повышается температура тела, возникают нарушения дыхания и работы сердца.
Иногда для САК характерны предвестники, в виде сильной мигрени, болей в лобно-глазничной области, головокружения, шума в ушах, мелькания «мушек» перед глазами.
Осложнения острого периода геморрагического инсульта:
- прорыв крови в желудочковую систему.
- дислокационный синдром.
- острая окклюзионная гидроцефалия.
Прорыв крови в желудочковую систему наблюдается в 30-85% случаев. Вероятность проникновения крови в желудочки зависит от локализации и объема гематомы. А так же от времени, прошедшего от начала заболевания. Наиболее высокая вероятность - первые 2-3 суток.
Гематомы, которые располагаются кнаружи от внутренней капсулы и лобарные, редко прорываются в желудочковую систему. Подкорково-капсулярные прорываются в 40% случаев. Кровоизлияния теменно-затылочной, затылочной, теменно-височной и височной областей – в 9.4%. Кровоизлияния в мозжечке и в мосте прорываются в желудочки в 2.3% случаев. До 80% прорыва крови в желудочковую систему составляют таламические кровоизлияния, особенно больших размеров (10 см³ и более).
При попадании крови в желудочки наблюдается резкое ухудшение состояния, нарастают расстройства сознания, вплоть до глубокой комы, нарушаются витальные функции, исчезают сухожильные и патологические рефлексы, повышаются вегетативные расстройства – выраженная гипертермия. Вскоре наступает смерть.
Дислокация это смещение структур мозга относительно друг друга. О возникновении дислокационного синдрома свидетельствует:
- нарастание расстройств сознания.
- одностороннее расширение зрачка.
- глубокие расстройства дыхания и деятельности сердца.
Прорыв крови в желудочковую систему всегда сопровождается развитием острой окклюзионной гидроефалии, в следствие компрессии ликворных путей очагом поражения.
Формы геморрагического инсульта:
1) Острейшая.
Характеризуется стремительным развитием коматозного состояния, угнетением дыхания и сердечной деятельности. Летальный исход в течение нескольких часов.
Острейшая форма развивается при массивных кровоизлияниях в полушария мозга, в мост, в мозжечок.
2) Острая форма.
Симптомы развиваются постепенно, в течение нескольких часов. При ранней постановке диагноза и оказании помощи возможно улучшение состояния, хотя полное восстановление наступает редко. При несвоевременном оказании помощи – наступает смерть.
Развивается при кровоизлияниях в латеральные части полушарий.
3) Подострая форма.
Еще более медленное развитие симптомов. Характерно для лиц пожилого возраста.
Диагностика
На первом месте стоит визуальный осмотр и сбор анамнеза.
Из специальных неврологических обследований большое значение имеет спиномозговая пункция. При геморрагическом инсульте она вытекает с напором, так как его давление в головном мозге повышенно уже в первые часы от момента инсульта. К тому же, появление примесей крови, которое проявляется в виде равномерного окрашивания ликвора в красный цвет, говорит о наличие кровоизлияния в желудочки мозга. Чем больше крови в желудочках и чем ближе кровоизлияние к VI-му, тем интенсивнее окрашивание.
Электро- и энцефалография менее информативны без знания клиники. Дело в том, что изменения на них говорят о повреждении структур мозга, не о его характере. Хотя, по в сравнению с ишемическим инсультом изменения электрической активности мозга будут более выраженны и раньше начинаться.
МРТ и СКТ дают более точные данные о характере изменений и их локализации.
В любом случае, при сомнительных данных исследований, их повторное проведение будет говорить о достаточно быстром наступлении поражения мозга, что и характерно для геморрагических инсультов.
Лечение геморрагического инсульта
Степень выживания и восстановления пациентов после инсульта, главным образом зависит от своевременности оказания помощи. Больные должны быть госпитализированы неврологическое, нейрохирургическое или реанимационное отделение.
Лечение бывает: базисное и специфическое, медикаментозное и хирургическое.
К базисному лечению относится:
- контроль артериального давления. При высоком - гипотензивная терапия (анаприлин, нифедипин, фуросемид), при низком – мезатон, внутривенно.
- контроль функции внешнего дыхания включает в себя: регулярную санацию рта, носа, трахеи. По показаниям перевод пациента на ИВЛ.
- при обширном кровоизлиянии назначаются антибиотики широкого спектра (цефалоспорины).
- активная и пассивная дыхательная гимнастика для профилактики пневмонии.
- коррекция водно-электролитного баланса организма. Введение растворов Рингера, изотонического раствора NaCl, глюкозы 5%, 4-5% раствор бикарбоната натрия для профилактики ацидоза, под контролем КЩС.
- диета с высоким содержанием белка и витаминов, и низким количеством животных жиров и глюкозы.
- лечение отека мозга: дексаметазон в суточной дозировке 16-24 мг, глицерол, фуросемид.
- контроль за работой желудочно-кишечного тракта. Профилактика запоров - диета богатая клетчаткой. При необходимости слабительные или очистительная клизма.
- контроль суточного диуреза. По показанием катетеризация мочевого пузыря.
- профилактика тромбоэмболии.
- профилактика развития пролежней.
Специфическое медикаментозное лечение направлено на восстановление нормального кровотока в зоне инсульта, нормализацию реологических свойств крови, защиту нейронов головного мозга, стимуляцию восстановления нервной ткани и включает в себя:
- Гемодилюция – введение препаратов для уменьшения уровня гематокрита. Используются препараты – реополиглюкин, ацетилсалициловая кислота, циннаризин, пентоксфиллин.
- При нарастании тромбоза артерий головного мозга, при кардиогенной эмболии показаны антикоагулянты – гепарин 10-24 тыс. единиц в сутки.
- Внутривенное введение свежезамороженной плазмы при развитии ДВС-синдрома.
- Введение в первые часы заболевания рекомбинантного тканевого активатора плазминогена, с целью тромболизиса.
- Применение ангиопротектора – продектина.
- Для профилактики кровотечений при обширных инсультах – дицинон.
- Применение препаратов с нейропротекторным действием – ноотропил, церебролизин, глицин.
Хирургическое лечение направлено на удаление внутримозговой гематомы и реконструкции сосудов. Не существует постоянных показаний к хирургическому лечению. Выбор метода терапии зависит от локализации, объема гематомы, состояния пациента.
Преимущественно оперативное лечение показано больным с лобарными или латеральными гематомами. А так де с гематомами мозжечка, так как они могут быстро приводить к нарушению жизненно важных функций.
Кроме удаления гематом, показанием к хирургическому вмешательству может быть необходимость в дренировании желудочков.
Последствия геморрагического инсульта
Последствия геморрагического инсульта могут быть самые разнообразные. Чаще всего это:
- нарушения двигательного аппарата, параличи;
- нарушение акта глотания;
- нарушение речи;
- ухудшение мозговой активности и логического мышления;
- нарушения поведения;
- нарушение дефекации и мочеиспускания;
- эпилепсия;
- сильные головные боли;
- тяжелое эмоциональное состояние.
Прогноз
Прогноз в основном неблагоприятный. На данный момент летальность после инсульта достигает 75%. И примерно такое же количество выживших людей, остаются инвалидами. Основной причиной смерти пациентов являются осложнения – дислокационный синдром и отек мозга. На втором месте – рецидив кровоизлияния.
Статистика
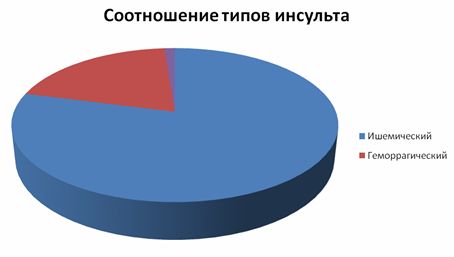
Соотношение частоты развития ишемического и геморрагического инсультов 4:1. Пик смертности от геморрагического инсульта припадает на возраст 50-54 года и от 60 лет. За последние годы отмечается положительная тенденция выживаемости больных, за счет увеличения процента своевременной госпитализации.
Меню раздела: