Внематочная беременность
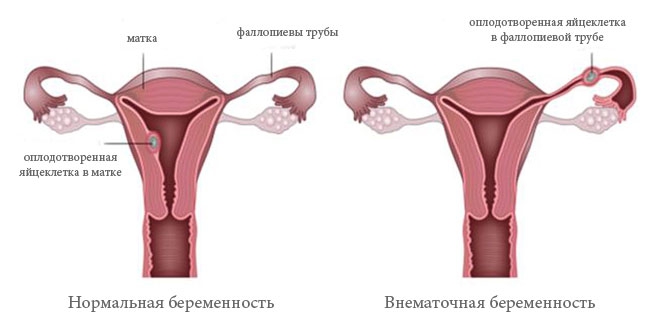
Внематочная беременность (эктопическая) – является патологическим состоянием беременности, когда оплодотворенная яйцеклетка имплантируется и развивается вне полости матки.
Оплодотворение яйцеклетки сперматозоидом происходит в фаллопиевой трубе, также называемой маточной трубой или яйцеводом. Основная функция маточных труб – транспортировка оплодотворенного яйца в матку. Путем сокращения стенок яйцевода, плодное яйцо проталкивается в полость матки, где прикрепляется к ее стенкам и продолжает развиваться. Такое течение беременности считается нормальным.
При патологическом течении беременности эмбрион закрепляется прямо в яйцеводе или выталкивается в противоположном направлении и имплантируется в яичнике или на стенках брюшной полости.
Физиологически, нормальное развитие плода может происходить только в полости матки, обладающей способностью к максимальному растяжению. Ткани остальных органов не предназначены для такой нагрузки, в результате чего происходит их разрыв, сопровождающийся острой болью и массированным кровотечением.
По статистике, на долю эктопической беременности приходится 2% от общего количества зачатий и каждый случай патологии несет серьезную угрозу для здоровья и жизни беременной женщины. Отсутствие своевременной медицинской помощи может привести к необратимым изменениям в репродуктивной системе и летальному исходу.
Внематочная беременность: основные причины
Внематочная беременность может развиться в любом возрасте, но особую группу риска составляют женщины, имеющие прецеденты в семейном анамнезе и пациентки позднего репродуктивного возраста.
У каждой женщины спровоцировать аномалию может целый ряд причин, большинство из которых связано с патологией репродуктивной системы.
Заболевания репродуктивных органов
Острые или хронические заболевания репродуктивных органов, а также воспаление мочевого пузыря могут привести к фиброзу матки – патологическому разрастанию соединительной ткани, заполняющей не только полость матки, но и яйцеводы. Помимо риска внематочной беременности и бесплодия, болезнь несет в себе высокую угрозу перерастания в онкологическое заболевание.
В 50% случаев причиной патологии становятся перенесенные заболевания, передающиеся половым путем, в особенности хламидийный сальпингит.
Хирургическое вмешательство
Любые хирургические и диагностические манипуляции на внутренних органах, а также реконструктивные операции на фаллопиевых трубах, связанные с бесплодием, увеличивает риск возникновения внематочной беременности:
- сальпингостомия (увеличение просвета маточных труб);
- фимбриопластика (пластика фаллопиевых труб);
- неосальпингостомия (ампутация запаянных окончаний яйцеводов);
- удаление опухолей (миома матки);
- кесарево сечение;
- зондирование шейки матки;
- выскабливание полости матки;
- перенесенный перитонит.
Механическое повреждение тканей и излитие крови в брюшину приводят к развитию воспалительных процессов, а также образованию спаек внутри и за пределами яйцеводов. В результате нарушается их проходимость и способность к сокращению, а также повреждение ворсинок (фимбрий), отвечающих за захват яйцеклетки.
Нарушение гормонального фона
Изменение уровня гормонов в организме приводят к сужению просвета маточных труб и снижению перистальтики. В большинстве случаев к гормональным нарушениям, способствующим развитию эктопической беременности, приводят следующие факторы риска:
- гипоталамический синдром, вызванный изменением функций гипоталамуса, а также надпочечниковая недостаточность;
- прием гормональных препаратов, стимулирующих овуляцию и улучшающих фертильность (репродуктивные функции организма), увеличивает риск развития эктопической беременности в 3 раза;
- применение гормональных препаратов в цикле ЭКО (экстракорпорального оплодотворения), вызывает патологическое течение беременности в каждом 20-ом случае;
- нарушение выработки простагландинов – биологически активных веществ, отвечающих за продвижение оплодотворенной яйцеклетки по фаллопиевым трубам, приводит к дистонии мышечного слоя матки;
- длительный прием гормональных контрацептивов снижает перистальтику фаллопиевых труб и подавляют функции реснитчатого эпителия, выстилающего слизистую оболочку матки.
Аномальное развитие репродуктивных органов
Одной из причин эктопической беременности может стать инфантилизм – врожденная патология маточных труб. Чрезмерная длина, извилистость и функциональная неполноценность яйцеводов могут затруднить продвижение эмбриона в полость матки.
Эмбрион, лишенный возможности достигнуть предназначенного природой плодного места, продолжает развиваться, закрепляясь в яйцеводах, яичниках, шейке матки или в брюшной полости.
Курение
По данным статистики, риск развития эктопической беременности у курящих женщин возрастает в 3,5 раза. Воздействие никотина увеличивает сроки овуляции, пагубно влияет на сократительную активность яйцевода и угнетает иммунную защиту организма.
Формы внематочной беременности
В зависимости от локализации оплодотворенного яйца выделяют 4 основных формы патологической беременности:
- трубная;
- яичниковая;
- шеечная;
- брюшная.
Трубная беременность
Патология возникает в 97-98% случаев от общего числа зарегистрированных фактов эктопической беременности. К основным причинам трубной беременности относят нарушение перистальтики или загиб яйцеводов, спайки, опухоли, операции на фаллопиевых трубах и хронические болезни репродуктивных органов.
Плодное яйцо остается в яйцеводе и прикрепляется к стенке маточной трубы. В зависимости от локализации имплантированной яйцеклетки, выделяют следующие виды трубной беременности:
- ампулярная;
- истмическая;
- интерстициальная (межуточная);
- фимбриальная.
- Ампулярная трубная беременность
- При таком типе трубной беременности, встречающейся в 80% случаев, плодное яйцо имплантируется в самой широком отделе яйцевода. По мере развития эмбриона стенки трубы расширяются и на 8-12 неделе происходит разрыв яйцевода или трубный аборт (самопроизвольное отделение эктопического плодного яйца от стенки фаллопиевой трубы и переход в брюшную полость).
- Истмическая трубная беременность
- В данном случае эмбрион имплантируется в самом узком отделе маточных труб. Разрыв происходит на сроке от 4 до 6 недель и плодное яйцо попадает в полость брюшины.
- Интерстициальная (межуточная) трубная беременность
- Самый опасный тип трубной беременности, при котором закрепление яйцеклетки происходит в области соединения фаллопиевых труб с полостью матки. В следствии повышенной эластичности данной части маточных труб, межуточная беременность может развиваться до 14-16 недель. Разрыв трубы приводит к массированной кровопотере и может закончиться смертью беременной.
- Фимбриальная трубная беременность
- Для такого типа эктопической беременности характерно развитие плода на выходе из фаллопиевой трубы в фимбриях.
Яичниковая беременность
Редкая патология, встречающаяся в 1% случаев эктопической беременности. По мнению специалистов, основной причиной аномалии является применение внутриматочной спирали, а также инфекционные заболевания яичников и непроходимость фаллопиевых труб.
Яичниковая беременность возникает в результате прикрепления оплодотворенной яйцеклетки к яичнику. В соответствии с локализацией плодного яйца, выделяют 2 формы яичниковой беременности:
- интрафолликулярная, когда закрепление происходит внутри яичника;
- овариальная (эпиоофоральная), если яйцеклетка имплантировалась к внешней оболочке яичника.
В связи с повышенной растяжимостью тканей яичников такой тип беременности долгое время может протекать бессимптомно. При достижении эмбрионом критических размеров происходит разрыв тканей и интенсивное кровотечение.
Брюшная беременность
Редко встречающийся тип внематочной беременности, классифицируемый по 2 основным формам: первичная и вторичная брюшная беременность.
Для первичной формы характерна имплантация эмбриона непосредственно на внутренних органах.
Вторичная брюшная беременность образуется в результате трубного аборта, когда эмбрион выбрасывается в полость брюшины и прикрепляется к одному из органов: селезенке, печени, где продолжает развиваться. Крайне редко плод донашивается до положенного срока, но рожденный ребенок оказывается нежизнеспособным. Органы матери, расположенные рядом с развивающимся плодом также подвергаются различным поражениям.
Шеечная беременность
Редкая патология, зафиксированная в 0,1% случаев, когда плодное яйцо попадает непосредственно в слизистую оболочку матки и закрепляется в ее цилиндрическом эпителии.
Очень редко эмбрион закрепляется в области шейки матки. Такой тип беременности получил название шеечно-перешеечный.
Данные виды патологий могут быть вызваны травматизмом шейки матки, частыми выскабливаниями, осложнениями при родах, а также аденомиозом или субмукозной миомой матки.
Ворсины имплантированного плодного тела проникают глубоко в мышечные слои шейки матки, что влечет за собой деградацию тканей и сосудов, и как следствие интенсивное кровотечение.
Беременность в рудиментарном роге матки
В особо редких случаях яйцеклетка закрепляется в добавочном роге матки. Такая форма беременности встречается у женщин с врожденной патологией строения матки, образованной при закладке собственной репродуктивной системы. Основная опасность заключается в разрыве матки, что в 5% случаев приводит к смертельному исходу.
Внематочная беременность: основные симптомы
Бессимптомное протекание эктопической беременности на ранний сроках называется прогрессирующим видом, когда диагностировать патологию сложно, а поводов обратиться к врачу женщины, как правило, не видят.
Прогрессирующая внематочная беременность
Прежде всего стоит учитывать, что эктопическая беременность на ранних сроках имеет те же симптомы, что и обычная:
- задержка месячных;
- ранний токсикоз;
- набухание и болезненность молочных желез;
- изменение аппетита и эмоционального состояния.
Если при этом тест на беременность показывает 2 четкие полоски, такой фон для развития патологии считается самым опасным, притупляющим бдительность и не вызывающим у женщины каких-либо опасений по поводу здоровья.
В большинстве случаев при наличии внематочной беременности тест дает тот же результат, что и при нормальном вынашивании. Если тест проводится на раннем сроке, то он не покажет положительный результат при развитии плода вне матки.
В 8% случаев за отсутствие задержки месячных принимаются мажущие выделения из влагалища, характерные для эктопической беременности.
С помощью современных, прогрессивных методов диагностики, установить эктопическую беременность на раннем сроке очень важно. В случае обнаружения патологии, врачи делают все возможное, чтобы не допустить разрыва фаллопиевых труб и масштабной потери крови, а также провести соответствующий курс лечения, направленный на сохранение функций репродуктивной системы.
Прерванная (нарушенная) внематочная беременность
В случае самой распространенной формы патологии – трубной беременности, эмбрион может развиваться, не повреждая яйцевод, 3,5-4,5 недели, затем происходит трубный аборт или разрыв яйцевода.
Трубный аборт
В связи с преобладанием у пациенток ампулярной формы трубной беременности, когда эмбрион развивается в самой широком отделе яйцевода, большинство беременностей завершается трубным абортом.
Отторжение плодного яйца сопровождается кровотечением и выходом в брюшную полость, где оно закрепляется на одном из органов, а трубная беременность переходит в брюшную.
Симптоматика трубного аборта зависит от количества крови, изливаемой в брюшную полость и от рецидивов кровотечения. Боль возникает в результате сокращения маточных труб и раздражения брюшины, вызванного попаданием крови и частиц плодного яйца.
В результате небольшой кровопотери внизу живота может возникнуть незначительная боль ноющего характера, а общее самочувствие пациентки никак не меняется.
При кровопотере свыше 500 мл острая боль похожа на схватки и носит приступообразный характер. Боль может иррадировать в правое подреберье, под лопатку, в поясницу и ноги. Болевой синдром и массивная кровопотеря сопровождаются резкой слабостью, головокружением, вплоть до потери сознания.
По завершении приступа у большинства женщин отмечаются темные, необильные кровяные выделения из влагалища.
Разрыв маточных труб
Внематочная беременность, приводящая к разрыву трубы, возникает у каждой 3 пациентки. Разрыв труб сопровождается массированной кровопотерей и геморрагическим шоком, что является основной причиной смертности при эктопической беременности.
Разрыв маточных труб случается на 6-10 неделе и отличается яркой клинической картиной. На фоне кажущегося удовлетворительного состояния возникает невыносимая боль в нижнем отделе брюшины, которой могут предшествовать незначительные тянущие боли.
Во время болевого приступа состояние пациентки резко ухудшается и разрыв трубы характеризуется следующими симптомами:
- тошнота, рвота;
- слабость, одышка, потливость;
- снижение артериального давления;
- синюшность губ и бледность кожных покровов;
- вздутие живота;
- позывы к опорожнению кишечника;
- апатия, заторможенность;
- потеря сознания.
В каждом конкретном случае наблюдается разная выраженность основных симптомов. Но в любом случае, разрыв маточных труб – состояние крайне тяжелое, требующее незамедлительной диагностики и экстренного операционного вмешательства.
Диагностика внематочной беременности
Определением внематочной беременности должны заниматься специалисты, имеющие в своем распоряжении современное оборудование, оснащенную лабораторию и опыт. В связи с разнообразием клинических проявлений диагностировать патологию иногда достаточно сложно.
Дифференциальная диагностика
Всем пациенткам с основной жалобой – боль внизу живота, показано неотложное обследование, в ходе которого исключаются другие заболевания, вызывающие болевой синдром:
- самопроизвольный аборт;
- пузырный занос (патология плодного яйца);
- киста желтого тела и ее разрыв;
- острый сальпингит (воспаление маточных труб);
- острый аппендицит;
- перекрут опухоли яичника;
- апоплексия яичника.
Гинекологическое обследование
В связи с выраженным болевым синдромом и возможном усилении внутреннего кровотечения влагалищное исследование проводится в максимально щадящем режиме. В ходе обследования может быть обнаружен ряд опасных симптомов:
- болезненность придатков и шейки матки при смещении наблюдается практически у каждой пациентки;
- размеры матки обычно меньше, чем должны быть на предполагаемом сроке беременности;
- у каждой второй пациентки в прямокишечно-маточном углублении прощупывается объемное подвижное образование.
При обнаружении симптома "плавающей матки" и резких болей при пальпации пациентке показано срочное оперативное лечение. Удовлетворительное состояние больной предполагает дополнительные исследования.
Лабораторные исследования
Исследование уровня ХГЧ
Особое внимание при постановке диагноза уделяется уровню ХГЧ, который можно определить через неделю после зачатия.
У здоровых женщин с нормальной, маточной беременностью, уровень ХГЧ в крови увеличивается каждые 2 дня. При прогрессирующей эктопической беременности показатель намного ниже, чем должен быть на предполагаемом сроке, а в следствии прерывания значительно снижается.
Если показатели ХГЧ находятся на пограничном уровне, проводят трансвагинальное сканирование с целью обнаружения эмбриона в полости матки или его отсутствия.
Исследования уровня прогестерона
При нормальном вынашивании на ранних сроках уровень прогестерона превышает 25 нг/мл. При эктопической беременности бывает ниже 5 нг/мл. Следует учитывать, что с помощью данного анализа не представляется возможным отличить эктопическую беременность от гибели плода.
Ультразвуковое исследование
УЗИ является достаточно точным способом диагностики эктопической беременности. Трансвагинальное сканирование позволяет определить присутствие эмбриона в полости матки или визуализировать "ложное плодное яйцо" – наличие жидкости в полости матки.
Скопление свободной жидкости также может быть результатом других патологических состояний: скоплением крови в результате ретроградной менструации или последствием апоплексии яичника. Для уточнения характера жидкости проводят пункцию брюшины.
Если результаты трансвагинального УЗИ находятся под сомнением, врач проводит ЦДК – цветовое допплеровское картирование, позволяющее с высокой точностью определить наличие или отсутствие плодного яйца.
При любых сомнениях в результатах диагностики применяется лапароскопия, наиболее точный и информативный метод обнаружения патологии.
Лапароскопия
Метод лапароскопии дает возможность визуализировать степень повреждения органов малого таза:
- оценка состояния яйцеводов, яичников и матки;
- локализация оплодотворенной яйцеклетки;
- объем кровопотери;
- характер протекания беременности (прогрессирующая или прерванная);
- проведение оперативного лечения.
Лечение внематочной беременности
Для лечения патологии используется 2 основных направления: хирургическое и консервативное (медикаментозное).
Хирургическое лечение
Хирургическая операция является общепризнанным и самым эффективным методом оказания медицинской помощи при внематочной беременности. Прямой доступ в брюшную полость обеспечивается при лапароскопии – наименее травматичной методике и лапаротомии – разрезе передней стенки брюшины.
Выбор метода операции зависит от ряда основных факторов:
- общее состояние пациентки;
- количество потерянной крови;
- наличие спаечного процесса;
- локализация и размер эктопического плодного тела.
Основными показаниями для лапароскопической операции считается удовлетворительное состояние пациентки и отсутствие массированного кровотечения. Абсолютным противопоказанием является геморрагический шок при потере крови свыше 1500 мл.
С помощью лапароскопической аппаратуры проводятся как радикальные, так и органосохраняющие операции:
- сальпингэктомия (удаление фаллопиевой трубы);
- линейная сальпинготомия (разрез трубы и изъятие плодного яйца);
- сегментарная резекция трубы (иссечение участка яйцевода, несущего плодное яйцо);
- выдавливание оплодотворенной яйцеклетки.
Обильное внутреннее кровотечение подразумевает единственный способ спасти жизнь пациентки – удаление маточной трубы методом лапаротомии.
Консервативное лечение
Медикаментозное лечение позволяет сохранить целостность детородных органов и представляет собой инъекцию препарата Метотрексата – структурного аналога фолиевой кислоты, способствующего гибели эктопического плода с последующим его рассасыванием.
Консервативное лечение пациентки возможно лишь при наличии следующих факторов:
- подтвержденная прогрессирующая внематочная беременность;
- размер эктопического плода по результатам УЗИ не превышает 3,5 см;
- отсутствие угрозы массированного кровотечения;
- стабильная гемодинамика пациентки;
- отсутствие хронических заболеваний внутренних органов и системы кроветворения;
- отсутствие противопоказаний к приему метотрексата.
Дозировка и способ введения препарата подбирается индивидуально для каждой пациентки, а лечение проводится под строгим врачебным контролем.
Период реабилитации
Реабилитационные мероприятия направлены, прежде всего, на восстановление фертильности пациентки и могут включать следующие этапы:
- предупреждение образования спаек;
- нормализация гормонального фона;
- общеукрепляющие процедуры;
- гемостимулирующая терапия;
- индивидуальный подбор средств контрацепции.
По завершении периода реабилитации рекомендуется пройти процедуру диагностической лапароскопии, позволяющей объективно оценить результаты терапии и состояние репродуктивных органов.
Прогноз и профилактика
Риск развития рецидивов составляет 20% от общего числа прецедентов. В 50-85% случаев пациенткам, перенесшим внематочную беременность, удается нормально выносить и произвести на свет здоровое потомство.
Для каждой пациентки прогноз строго индивидуален и зависит от состояния репродуктивных органов до внематочной беременности, степени их повреждения во время течения, а также своевременности и эффективности медицинских мероприятий.
Лучшим средством профилактики внематочной беременности является здоровый образ жизни, своевременная диагностика и лечение заболеваний репродуктивных органов и регулярные визиты к гинекологу пациенток, находящихся в группе риска.
Ранняя постановка на учет и последующие своевременные обследования в программе ведения беременности помогут обнаружить опасную патологию на ранних сроках и обеспечить ряд мероприятий, позволяющих каждой женщине сохранить целостность и функционал репродуктивной системы.